Accueil » Patients et proches » Les tumeurs cérébrales
Vous voulez approfondir vos connaissances sur les cancers de l’enfant, les traitements, les conseils concernant la vie à l’hôpital, à la maison, la réadaptation, et toutes les situations que l’on peut rencontrer.
Les réponses à vos questions
Vous pouvez trouver la totalité de cet article sur le site de l’Institut National du Cancer dédié aux cancers de l’enfant.

Les tumeurs cérébrales sont les tumeurs solides les plus fréquentes chez l’enfant avec 500 nouveaux cas par an en France chez les moins de 18 ans. Ce terme regroupe en réalité un ensemble de tumeurs très différentes, pour lesquelles le traitement et le pronostic diffèrent.
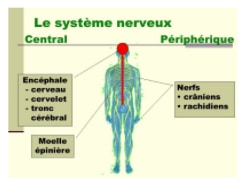
Le système nerveux central
Le cerveau et la moelle épinière constituent le système nerveux central (SNC). Le système nerveux central contrôle des fonctions essentielles du corps.
Le cerveau est constitué de 3 parties principales : le télencéphale, le cervelet et le tronc cérébral.
Les messages passent du cerveau au reste du corps à travers la moelle épinière et les nerfs.
Que sont les tumeurs cérébrales ?
Les tumeurs cérébrales, ou tumeurs du système nerveux central (SNC), sont des proliférations non contrôlées de cellules dans le cerveau. Une tumeur forme une masse située dans le cerveau (90% des cas) ou dans la moelle épinière (10% des cas).
Une tumeur bénigne se caractérise par une croissance lente et progressive et ne se propage pas aux autres parties de l’organisme. Une tumeur est dite maligne ou cancéreuse lorsque sa croissance est rapide, qu’elle peut s’étendre à d’autres organes (métastases) ou qu’elle récidive après traitement. Certaines tumeurs qualifiées de bénignes peuvent s’avérer malignes après un certain temps d’évolution.
Chez l’enfant, les tumeurs du SNC sont la deuxième cause de cancer après les leucémies avec environ 500 nouveaux cas par an en France. Elles peuvent être localisées dans toutes les parties du système nerveux.
Un ensemble de maladies différentes
Les tumeurs cérébrales de l’enfant peuvent survenir à tout âge, de la petite enfance à l’adolescence avec un pic entre 0 et 10 ans. On distingue trois grands types de tumeurs, qui regroupent à eux seuls la majorité des tumeurs cérébrales :
Parmi les autres types de tumeurs cérébrales plus rares, nous pouvons citer :
Les tumeurs cérébrales de l’enfant sont différentes biologiquement de celles des adultes et de ce fait peuvent se comporter très différemment.
Y a-t-il des facteurs de risque?
Un facteur de risque est quelque chose, comme un comportement, une substance ou un état, qui augmente le risque d’apparition d’un cancer.
La plupart des cas de tumeurs au cerveau et à la moelle épinière chez l’enfant surviennent au cours des 10 premières années de vie. Certains types de tumeurs cérébrales, comme l’épendymome ou le médulloblastome, risquent davantage de se manifester chez les garçons que chez les filles.
La cause déclenchante de survenue d’une tumeur cérébrale est le plus souvent inconnue. Les seuls facteurs de risque mis en évidence sont :
Comme c’est le cas pour tous les cancers, les tumeurs cérébrales ne sont pas des maladies contagieuses.
Quels sont les symptômes les plus courants ?
Comme il existe de nombreux types de tumeurs cérébrales, les symptômes peuvent considérablement varier. Ils dépendent de l’emplacement, de la taille, de la vitesse de croissance de la tumeur et de l’âge et du stade du développement de l’enfant.
Les symptômes peuvent être subtils voire banals, ils peuvent apparaître puis disparaître ou être similaires à ceux d’autres maladies de l’enfance. C’est pourquoi le diagnostic est souvent difficile à faire et peut prendre plusieurs semaines. La persistance de symptômes comme des maux de tête, associés ou non à des vomissements, à une faiblesse de la force musculaire dans un membre, peut faire penser à une tumeur du cerveau.
Les symptômes observés peuvent être :
Pour ce qui concerne les tumeurs de la moelle épinière les signes ou symptômes peuvent aussi être :
Ces symptômes ne suffisent pas pour établir un diagnostic. Seul un examen d’imagerie, voire une biopsie permet de faire un diagnostic précis et d’établir la nature de la tumeur, sa localisation et son degré d’agressivité.
Comment est fait le diagnostic ?
Le diagnostic commence habituellement par une visite chez votre médecin traitant. En fonction du résultat de sa consultation. Il peut prescrire des examens complémentaires à votre enfant ou vous diriger vers un spécialiste.
Le diagnostic d’une tumeur cérébrale repose principalement sur l’imagerie par résonance magnétique (IRM) qui permet de créer des images détaillées du cerveau et de la moelle épinière. Les médecins peuvent voir la taille et l’emplacement de la tumeur et mieux comprendre les zones du cerveau susceptibles d’être affectées. Une ponction lombaire peut être effectuée pour rechercher des cellules cancéreuses dans le liquide céphalorachidien (LCR).
Quels sont les traitements proposés?
Le traitement des tumeurs cérébrales de l’enfant peut inclure :
Le pronostic des tumeurs cérébrales de l’enfant est très variable selon le type de tumeur et son stade de développement. Les séquelles liées à la maladie et aux traitements constituent une préoccupation majeure pour les parents et aussi pour les médecins et les chercheurs. Les recherches actuelles ont pour but non seulement d’améliorer le pronostic mais aussi de limiter au maximum les effets secondaires de la maladie et des traitements, particulièrement importants sur un système nerveux en développement comme celui de l’enfant.
Contacts utiles
Association pour la recherche sur les tumeurs cérébrales (ARTC)
Copyright © 2021 SFCE – Theme by IntegDevelop – Tous droits réservés